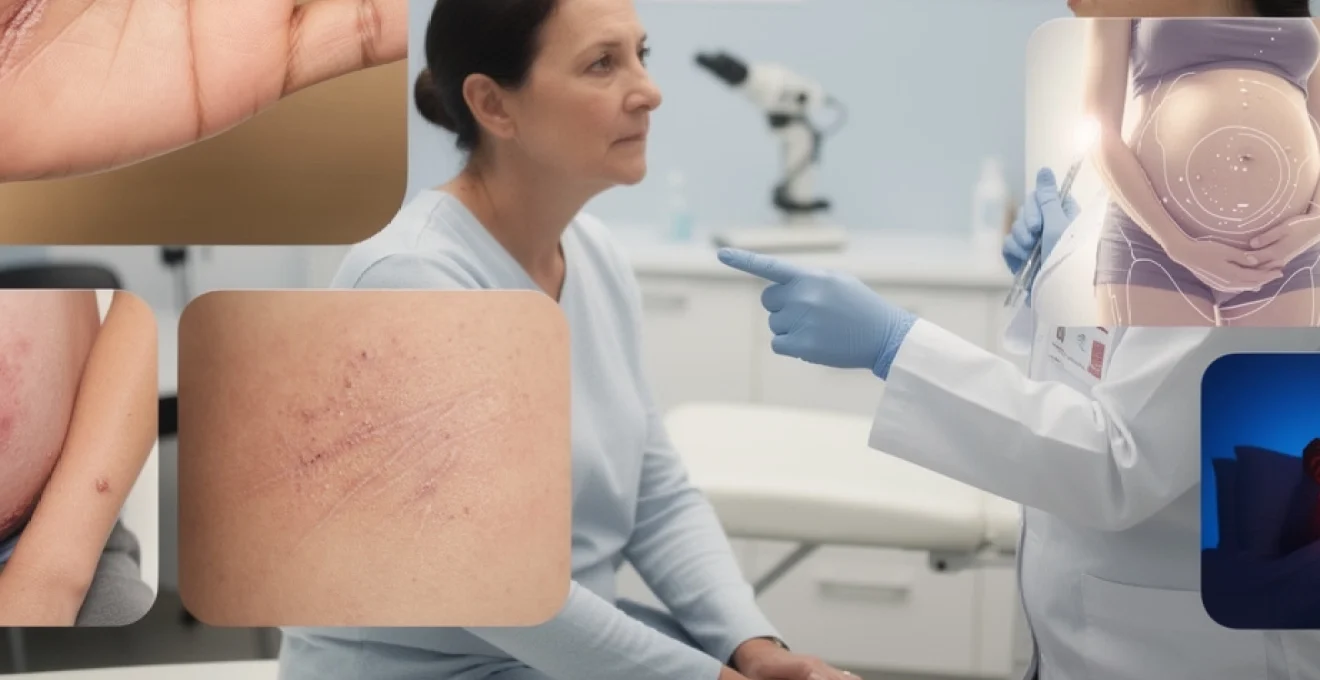
La gale, infection cutanée parasitaire causée par le sarcopte Sarcoptes scabiei, affecte des millions de personnes dans le monde chaque année. Cette pathologie dermatologique se manifeste par un ensemble de symptômes caractéristiques qui permettent généralement son identification clinique. Les manifestations cutanées de la gale résultent de l’activité parasitaire de l’acarien femelle qui creuse des galeries dans l’épiderme pour y pondre ses œufs, provoquant une réaction inflammatoire et allergique de l’organisme hôte. La reconnaissance précoce des signes cliniques s’avère cruciale pour initier rapidement un traitement approprié et limiter la propagation de cette affection hautement contagieuse au sein des collectivités.
Manifestations cutanées primaires de sarcoptes scabiei
Les symptômes de la gale résultent directement de l’activité parasitaire du sarcopte et de la réaction immunitaire qu’il déclenche chez l’hôte. Ces manifestations cutanées primaires constituent les signes pathognomoniques de l’infection et permettent d’orienter le diagnostic clinique vers cette parasitose cutanée spécifique.
Sillons scabieux : identification des galeries parasitaires
Les sillons scabieux représentent le signe pathognomonique le plus caractéristique de la gale. Ces lésions linéaires sinueuses, mesurant quelques millimètres de longueur, correspondent aux galeries creusées par la femelle sarcopte dans la couche cornée de l’épiderme. D’aspect grisâtre ou blanchâtre, ces sillons se terminent souvent par une vésicule perlée translucide où se loge le parasite femelle.
L’identification des sillons scabieux nécessite parfois l’utilisation d’un dermatoscope, instrument grossissant permettant une observation détaillée de la surface cutanée. La présence de ces galeries parasitaires confirme formellement le diagnostic de gale, bien que leur absence n’exclue pas la possibilité d’une infection, notamment dans les formes débutantes ou chez les patients ayant une hygiène corporelle rigoureuse.
Papules érythémateuses et vésicules prurigineuses
Les papules érythémateuses constituent des lésions cutanées surélevées de couleur rouge, résultant de la réaction inflammatoire locale déclenchée par la présence du parasite et de ses déjections. Ces éléments cutanés, d’une taille variant de quelques millimètres à un centimètre, s’accompagnent généralement d’un prurit intense particulièrement marqué pendant les périodes nocturnes.
Les vésicules prurigineuses, petites formations liquidiennes translucides, apparaissent fréquemment aux sites de ponte des œufs parasitaires. Ces lésions vésiculaires peuvent évoluer vers une rupture spontanée ou suite au grattage, exposant ainsi la peau à des risques de surinfection bactérienne secondaire nécessitant une prise en charge thérapeutique complémentaire.
Lésions nodulaires scabieuses persistantes
Les nodules scabieux se présentent sous forme de lésions cutanées surélevées, fermes à la palpation, de couleur rouge violacé ou brunâtre. Ces formations nodulaires, particulièrement fréquentes au niveau des organes génitaux masculins, des plis axillaires et des régions inguinales, peuvent persister plusieurs mois après l’éradication complète du parasite.
Cette persistance des nodules scabieux s’expl
ique s’explique par la nature immuno-allergique de ces lésions, qui correspondent davantage à une réaction persistante du système immunitaire qu’à la présence active du parasite. Autrement dit, même une fois la gale traitée et les sarcoptes éliminés, les nodules peuvent continuer à démanger et à gêner le patient pendant plusieurs semaines, voire plusieurs mois.
Sur le plan clinique, ces nodules scabieux peuvent être source d’angoisse, car ils donnent l’impression d’une gale qui « ne guérit pas ». Il est important de rassurer le patient : la persistance de ces nodules ne signifie pas nécessairement un échec du traitement antiparasitaire. Dans certains cas, le médecin pourra proposer des dermocorticoïdes topiques ou, plus rarement, une infiltration locale de corticoïdes pour accélérer leur résorption et soulager le prurit résiduel.
Dermatite eczématiforme secondaire au grattage
Au-delà des manifestations directement liées au Sarcoptes scabiei, la gale s’accompagne fréquemment d’une dermatite eczématiforme secondaire. Cette réaction inflammatoire diffuse résulte des traumatismes répétés liés au grattage et de l’hypersensibilité immunologique à l’acarien et à ses antigènes. Cliniquement, elle se traduit par des plaques érythémateuses mal limitées, associées à des fines squames, parfois suintantes, rappelant l’aspect d’un eczéma aigu.
Cette dermatite eczématiforme peut s’étendre au-delà des zones initialement infestées, ce qui complique parfois la lecture des lésions spécifiques de la gale. Vous pouvez ainsi observer un véritable « tableau d’eczéma généralisé » chez des patients qui se grattent intensément depuis plusieurs semaines. Le traitement repose à la fois sur l’éradication parasitaire et sur la prise en charge de l’inflammation cutanée par des émollients et des dermocorticoïdes prescrits par le médecin, afin de rompre le cercle vicieux démangeaison–grattage–inflammation.
Localisations anatomiques spécifiques selon l’âge
La topographie des lésions de gale varie de façon notable selon l’âge du patient et son terrain. Connaître ces localisations typiques permet de mieux reconnaître la maladie et d’éviter de la confondre avec d’autres dermatoses prurigineuses. Chez l’adulte, la gale commune respecte en général le visage et le dos, alors que chez le nourrisson ou le jeune enfant, l’atteinte peut être beaucoup plus diffuse, incluant la tête et les paumes.
Cette distribution anatomique particulière s’explique à la fois par l’épaisseur variable de la peau selon les zones du corps, par les habitudes de grattage et par la proximité des contacts cutanés dans la vie quotidienne. En pratique, lorsqu’on examine un patient pour suspicion de gale, il est donc essentiel d’explorer systématiquement les espaces interdigitaux, les plis de flexion, les régions génitales et, chez le nourrisson, le cuir chevelu et les extrémités.
Distribution chez l’adulte : espaces interdigitaux et plis de flexion
Chez l’adulte, les lésions de la gale se localisent préférentiellement dans les zones de peau fine et chaude, propices à la survie du parasite. Les espaces interdigitaux des mains représentent ainsi une zone clé à examiner : on y retrouve fréquemment sillons scabieux, papules et vésicules perlées. Ce siège est tellement évocateur que, face à un prurit nocturne avec atteinte interdigitales, la suspicion de gale doit être immédiate.
D’autres zones de prédilection incluent les plis de flexion des poignets, des coudes, les aisselles, le pourtour ombilical, la région mammaire chez la femme et la ceinture pelvienne (bord supérieur des fesses, hanches). Le dos et le visage sont habituellement épargnés dans la gale commune de l’adulte, ce qui aide à la distinguer d’autres dermatoses comme la dermatite atopique ou le psoriasis. En consultation, le médecin vous demandera souvent de vous dévêtir partiellement pour inspecter ces zones stratégiques, même si vous n’y ressentez pas de démangeaisons majeures.
Atteinte palmoplantaire chez le nourrisson et l’enfant
Chez le nourrisson et le jeune enfant, la gale présente une distribution souvent plus diffuse et parfois déroutante. Les paumes des mains et les plantes des pieds, habituellement épargnées chez l’adulte, sont fréquemment atteintes dans cette tranche d’âge. On y observe de petites vésicules ou vésiculo-pustules, parfois groupées, donnant un aspect de « cloques d’eau » très prurigineuses. Cette atteinte palmoplantaire doit alerter, surtout si d’autres membres de la famille se plaignent de démangeaisons.
Par ailleurs, chez l’enfant de moins de deux ans, des lésions peuvent apparaître sur le cuir chevelu, le visage, le cou et le tronc, mimant un eczéma infantile ou une dermite séborrhéique. C’est un des pièges diagnostiques les plus fréquents : un nourrisson très agité, qui dort mal, qui se gratte la tête et les mains, peut en réalité présenter une gale du nourrisson. Lorsque vous observez simultanément des lésions sur les paumes, les plantes et le cuir chevelu, il est vivement recommandé de consulter un médecin pour écarter cette parasitose.
Localisation génitale masculine : gland et scrotum
Chez l’homme, la région génitale constitue un site particulièrement évocateur de gale, notamment en cas de nodules scabieux. Ces lésions se présentent sous forme de petits nodules fermes, rouges ou violacés, très prurigineux, situés sur le scrotum, le gland ou le fourreau pénien. Ils peuvent persister longtemps après l’éradication du parasite, entretenus par la réaction immuno-allergique locale.
Cette localisation génitale peut être source de gêne importante et parfois de retard de consultation, par pudeur ou par crainte d’une infection sexuellement transmissible. Pourtant, la gale génitale n’est pas nécessairement liée à une activité sexuelle : elle résulte avant tout du contact peau à peau prolongé avec une personne infestée. En cas de démangeaisons nocturnes associées à des nodules ou papules sur le scrotum, il est essentiel de consulter rapidement afin de confirmer le diagnostic et de mettre en route un traitement adapté, tout en dépistant d’éventuelles autres IST si le contexte le justifie.
Zones de prédilection chez la femme enceinte
Chez la femme enceinte, la topographie des lésions de gale reste globalement similaire à celle de la femme non enceinte, mais certaines zones méritent une attention particulière. Les aréoles mammaires et les mamelons sont fréquemment touchés, avec des papules prurigineuses parfois très douloureuses à la manipulation, notamment lors de l’allaitement. Les sillons peuvent également se localiser au niveau des plis sous-mammaires, de la région ombilicale et des hanches, zones soumises à des frottements répétés.
La grossesse étant déjà une période de modifications cutanées (prurit gravidique, vergetures, dermatose de la grossesse), la gale peut passer inaperçue ou être attribuée à tort à ces changements physiologiques. Si vous êtes enceinte et que vous présentez un prurit nocturne diffus, touchant notamment les espaces interdigitaux, les poignets et la région mammaire, n’hésitez pas à en parler à votre médecin ou votre sage-femme. Des traitements efficaces et compatibles avec la grossesse existent, permettant de soulager rapidement les symptômes tout en protégeant votre entourage et le futur nouveau-né.
Prurit nocturne pathognomonique de la gale
Le prurit nocturne constitue l’un des symptômes les plus caractéristiques de la gale. Typiquement, les démangeaisons s’intensifient le soir et la nuit, au moment du coucher, au point de perturber considérablement le sommeil. Pourquoi cette aggravation nocturne ? Elle s’explique en partie par l’augmentation de la température cutanée sous les draps, par la baisse des stimulations extérieures qui rend les sensations corporelles plus perceptibles, et possiblement par une activité accrue de l’acarien à ces heures.
De nombreux patients décrivent une envie irrépressible de se gratter, parfois jusqu’au sang, entraînant un épuisement physique et psychologique. Ce prurit nocturne est souvent partagé par plusieurs membres du foyer, ce qui est un indice précieux pour orienter le diagnostic. Si, chez vous, plusieurs personnes se mettent soudainement à se gratter intensément la nuit, notamment entre les doigts, sur le ventre ou les poignets, la question de la gale doit être posée sans tarder.
Formes cliniques particulières de la scabiose
Si la forme commune de la gale est la plus fréquente, il existe des présentations cliniques particulières qui peuvent dériver du terrain du patient, de son âge ou de son statut immunitaire. Ces formes atypiques sont parfois plus difficiles à reconnaître et nécessitent une prise en charge spécifique. Elles n’en restent pas moins responsables d’une forte contagiosité et de complications potentiellement sévères, surtout lorsqu’elles ne sont pas diagnostiquées à temps.
Parmi ces formes particulières, on retrouve la gale hyperkératosique dite norvégienne, la gale du nourrisson et la scabiose discrète chez l’adulte dit « propre ». Chacune présente des nuances cliniques propres, mais toutes ont en commun le même agent causal, Sarcoptes scabiei. Comprendre ces variantes permet d’élargir son « radar clinique » et de ne pas laisser passer une infestation atypique derrière un simple eczéma ou une dermite de contact.
Gale norvégienne hyperkératosique chez l’immunodéprimé
La gale norvégienne, ou gale hyperkératosique, représente une forme grave de scabiose, observée préférentiellement chez les personnes immunodéprimées, âgées, dénutries ou porteuses de maladies chroniques lourdes. Contrairement à la gale commune, où la peau n’héberge que quelques dizaines de sarcoptes, la gale norvégienne se caractérise par une véritable hyperinfestation, avec des milliers, voire des millions de parasites. Clinicamente, elle se manifeste par des plaques érythémateuses épaisses, recouvertes de croûtes et de squames abondantes, pouvant rappeler un psoriasis en gouttes ou en plaques.
Paradoxalement, le prurit peut être absent ou peu marqué dans cette forme, ce qui explique parfois un retard important au diagnostic. Les zones de prédilection sont le cuir chevelu, le visage, les mains (avec épaississement jaunâtre des ongles), les pieds, les fesses et le tronc. Les patients atteints de gale norvégienne sont extrêmement contagieux, car chaque fragment de squame peut contenir des centaines d’acariens. C’est un peu comme si chaque grain de poussière devenait un « véhicule » potentiel de contagion. La prise en charge repose sur une combinaison de traitements topiques et systémiques (ivermectine orale lorsqu’elle est disponible), souvent en milieu hospitalier, associée à des mesures strictes de désinfection de l’environnement.
Gale du nourrisson : présentation atypique
La gale du nourrisson présente des particularités cliniques qui la distinguent clairement de la forme de l’adulte. Chez le tout-petit, les lésions peuvent intéresser le cuir chevelu, le visage, le cou, les paumes et les plantes, zones classiquement épargnées chez l’adulte. On observe souvent de multiples vésicules, pustules et nodules, parfois regroupés en petites plaques rougeâtres, donnant un aspect de dermite eczématiforme ou de varicelle prolongée. Le nourrisson devient très irritable, dort mal, pleure lorsqu’on le déshabille ou lorsqu’on le touche aux mains et aux pieds.
Vous remarquez que votre bébé se frotte les mains, les pieds ou le visage contre les draps ? Qu’il se réveille fréquemment en pleurant, surtout la nuit ? Associés à la présence de lésions chez les parents ou la fratrie, ces signes doivent faire évoquer la gale du nourrisson. Le diagnostic est parfois confirmé par un examen au dermatoscope ou par un grattage de l’une des vésicules pour rechercher le parasite au microscope. Le traitement est adapté à l’âge et au poids de l’enfant, en privilégiant des scabicides topiques sûrs, appliqués sur l’ensemble du corps, y compris la tête (en évitant les yeux et la bouche), selon les schémas recommandés par le pédiatre ou le dermatologue.
Scabiose discrète chez l’adulte propre
La soi-disant « gale des gens propres » correspond à une forme de scabiose où les signes cutanés sont peu spectaculaires, malgré un prurit nocturne intense. Chez ces patients qui ont une excellente hygiène corporelle et se douchent quotidiennement, les sillons scabieux sont souvent partiellement effacés par le lavage et le frottement, ce qui complique la mise en évidence des lésions typiques. On ne retrouve alors qu’une éruption papuleuse discrète, parfois limitée aux espaces interdigitaux et aux poignets, évoquant une simple dermatite irritative.
Dans ce contexte, il n’est pas rare que la gale soit prise à tort pour un eczéma de contact ou une allergie cutanée, surtout si le médecin ne dispose pas de l’anamnèse complète des contacts familiaux. Pourtant, le tableau clinique garde ses caractéristiques clés : prurit nocturne, atteinte prédominante des zones chaudes et humides, contagion intra-familiale. Lorsque plusieurs membres d’un même foyer, pourtant très attentifs à leur hygiène, présentent simultanément des démangeaisons nocturnes, il est préférable de suspecter une gale discrète plutôt que de multiplier les crèmes cortisonées inefficaces.
Complications dermatologiques secondaires
Sans prise en charge rapide, la gale peut s’accompagner de complications dermatologiques importantes, principalement liées au grattage et à la colonisation bactérienne des lésions. La complication la plus fréquente est la surinfection cutanée, ou gale impétiginisée, due le plus souvent à Staphylococcus aureus ou au streptocoque du groupe A. Sur le plan clinique, vous pouvez observer des croûtes jaunâtres, des suintements, des pustules douloureuses, voire des zones de peau rouge et chaude évoquant une cellulite.
Dans certains contextes, notamment en zones précaires ou en présence de facteurs de risque (malnutrition, immunodépression), ces surinfections peuvent évoluer vers des complications plus graves comme la glomérulonéphrite post-streptococcique ou, plus rarement, une septicémie. Par ailleurs, la dermatite eczématiforme secondaire et les nodules scabieux persistants altèrent durablement la qualité de vie, en maintenant un prurit chronique et des troubles du sommeil. La prise en charge complète de la gale ne se limite donc pas à tuer le parasite : elle inclut le traitement des infections associées (antibiotiques topiques ou oraux, selon l’avis médical), la réparation de la barrière cutanée par des émollients et la prise en compte de l’impact psychologique de la maladie.
Diagnostic différentiel avec d’autres dermatoses prurigineuses
Le diagnostic de gale est avant tout clinique, fondé sur l’association typique entre prurit nocturne, topographie évocatrice des lésions et notion de cas similaires dans l’entourage. Cependant, la gale peut mimer ou être confondue avec de nombreuses autres dermatoses prurigineuses, ce qui explique des retards de diagnostic parfois importants. Parmi les principales affections à évoquer en diagnostic différentiel, on retrouve l’eczéma (dermatite atopique ou de contact), l’urticaire chronique, le lichen plan, le psoriasis, les piqûres de punaises de lit, la pédiculose corporelle et certaines toxidermies médicamenteuses.
Comment faire la différence au quotidien ? L’eczéma atopique touche volontiers les faces d’extension chez l’enfant, le visage et le cou, avec un prurit souvent continu plutôt que strictement nocturne. Les piqûres de punaises de lit se manifestent par des lésions groupées en « ligne » ou en « petit-déjeuner, déjeuner, dîner » sur les zones découvertes pendant la nuit (bras, jambes, dos), sans sillons scabieux. Le lichen plan donne des papules violacées polygonales, surtout aux poignets et aux chevilles, mais sans contexte de contagion familiale. En cas de doute, le recours au dermatoscope ou au grattage d’une lésion pour analyse microscopique permet de rechercher directement le sarcopte, ses œufs ou ses déjections.
Pour vous, l’élément pratique clé reste la notion de contagion et de prurit nocturne partagé : si plusieurs personnes de votre entourage proche présentent simultanément des démangeaisons, surtout la nuit, avec des lésions entre les doigts, sur les poignets, le ventre ou la région génitale, la gale doit être fortement suspectée. Une consultation rapide auprès d’un médecin généraliste ou d’un dermatologue permettra de confirmer le diagnostic et de mettre en œuvre un traitement antiparasitaire efficace, en associant la prise en charge de l’environnement et des contacts pour éviter les réinfestations répétées.